Bij jou, of bij uw kind, is een knobbel (nodus) in de schildklier ontdekt. Daarbij is er een hoge verdenking dat deze kwaadaardig is, of het is al duidelijk dat het een kwaadaardige nodus betreft (schildklierkanker). Deze folder gaat over schildklierkanker bij kinderen en de behandeling daarvan. Ieder kind is uniek, waardoor het kan voorkomen dat een behandeling of traject anders verloopt dan beschreven in deze folder. Lees de informatie rustig door, en als er vragen of onduidelijkheden zijn, dan kun je/kunt u deze bespreken met het behandelteam.
Meer informatie over de diagnostiek en behandeling van een (goedaardige) schildkliernodus is te vinden in de folder 'een knobbel (nodus) in de schildklier bij kinderen'.
Wat is schildklierkanker?
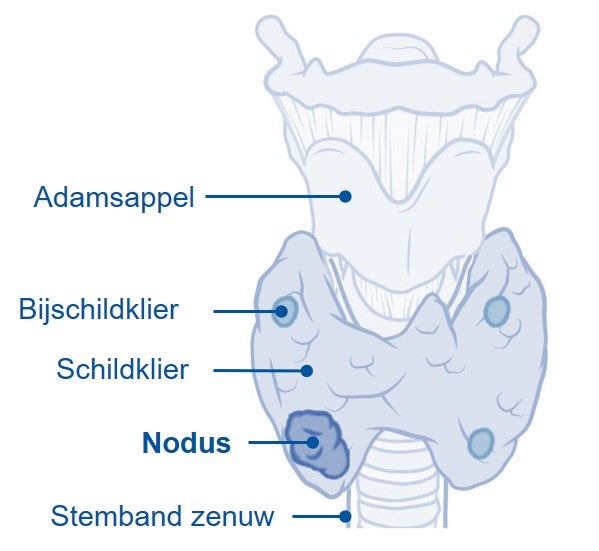
De schildklier is een vlindervormig orgaan, dat aan de voorzijde van de hals ligt. De schildklier maakt hormonen die een belangrijke rol spelen bij de stofwisseling, de ontwikkeling van de hersenen en de lengtegroei. Een knobbel (nodus) in de schildklier ontstaat door ongeremde deling van schildkliercellen (nodus) of vochtophoping (cyste). De cellen van een schildkliernodus kunnen goed- of kwaadaardig zijn. Als een schildklierknobbel kwaadaardig is dan is er sprake van schildklierkanker. Een ander woord voor schildklierkanker is schildkliercarcinoom. Schildklierkanker op de kinderleeftijd is zeldzaam. Elk jaar worden in Nederland ongeveer 10 tot 15 kinderen gediagnosticeerd met schildklierkanker. Het merendeel van deze kinderen is tiener ten tijde van de diagnose.
De oorzaak van schildklierkanker is meestal niet bekend, maar bij sommige vormen speelt een erfelijke aanleg een rol. Bestraling van de hals in het verleden vergroot de kans op het ontstaan van schildklierkanker.
Soorten schildklierkanker
Op de kinderleeftijd komen 2 verschillende types schildklierkanker voor:
- Gedifferentieerde schildklierkanker
- Medullaire schildklierkanker
Het weefsel van de schildklier is opgebouwd uit een soort blaasjes: follikels. De follikels bevatten follikelcellen die het schildklierhormoon maken. Tussen de follikels liggen de C-cellen. Ze maken het hormoon calcitonine. In deze folder richten we ons op schildklierkanker die uit de follikelcellen ontstaat: gedifferentieerde schildklierkanker.
Er zijn 2 types gedifferentieerde schildklierkanker de papillaire en de folliculaire vorm. De papillaire vorm komt het vaakst voor, namelijk in 90% van de gevallen. Medullaire schildklierkanker ontstaat in de C-cellen van de schildklier en is heel zeldzaam op de kinderleeftijd. Het heeft een ander beloop en andere behandeling nodig dan gedifferentieerde schildklierkanker.
Symptomen uitklapper, klik om te openen
Gedifferentieerde schildklierkanker presenteert zich meestal met een zwelling/knobbel in de hals zonder andere symptomen. Soms presenteert het zich met klachten van pijn in de hals, moeite met slikken, moeite met ademhalen of heesheid van de stem. Soms wordt de knobbel per toeval ontdekt tijdens een ander onderzoek en is deze niet voelbaar aan de buitenkant. Schildklierkanker kan zich ook presenteren door een of meerdere vergrote lymfeklieren in de hals die vast aanvoelen, langzaam toenemen in grootte en niet weggaan. De hoeveelheid schildklierhormoon die aangemaakt wordt, is bij schildklierkanker bijna altijd normaal. Er zijn dus meestal geen klachten van een teveel of tekort aan schildklierhormoon.
Onderzoek & diagnose uitklapper, klik om te openen
Hoe diagnose schildklierkanker vaststellen
Het onderzoek van een schildkliernodus bestaat vrijwel altijd uit bloedonderzoek, een echo van de schildklier en een punctie. Soms wordt ook een speciale schildklierscan gemaakt.
Bloedonderzoek
De schildklier maakt verschillende schildklierhormonen die kunnen worden gemeten in het bloed. Bij een nodus in de schildklier kan dit hormoon verhoogd, verlaagd of normaal zijn. Afhankelijk van de bloeduitslagen wordt een verder plan uitgewerkt.
Echografie
Echografie is een onderzoek dat gedaan wordt op de afdeling radiologie. Het onderzoek vindt liggend op een onderzoeksbank plaats. Er wordt een doorzichtige gel aangebracht op de hals. Vervolgens beweegt de radioloog met een echozender over de hals. Op een beeldscherm is dan de schildklier in zwart/wit-beelden te zien. Met de echo wordt gekeken hoe de schildklierknobbel er precies uitziet, wordt opgemeten en er wordt gekeken naar alle lymfeklieren in de hals. Voor het maken van de echo hoef je niet nuchter te zijn. Het onderzoek is niet pijnlijk en duurt ongeveer 30 minuten.
Schildklierpunctie
Om vast te kunnen stellen of een schildkliernodus goed- of kwaadaardig is, kan besloten worden dat er in geprikt moet worden. Dit wordt een punctie of biopt genoemd. De radioloog kijkt met de echo waar de schildkliernodus zit, en prikt dan met een dunne naald in de nodus om weefsel af te nemen wat onderzocht kan worden. Met de naald worden cellen opgezogen uit de nodus. Niet altijd lukt het om in één keer om voldoende cellen op te zuigen, dan is het nodig om nog een keer te prikken. Bij het afnemen van een schildklierbiopt moet je heel stil liggen, je mag niet bewegen.
Omdat je de prik voelt, krijg je een verdovende zalf. Meestal lukt het zo heel goed om de punctie uit te voeren. Voor kinderen die prikangst hebben, kan de punctie ook onder narcose worden verricht. De cellen die zijn opgezogen met de punctie worden naar de patholoog gestuurd. De patholoog bekijkt de cellen vervolgens onder de microscoop.
Na ongeveer 7 tot 10 dagen volgt de uitslag door je behandelend arts. Er zijn 3 mogelijke uitslagen:
- Er worden alleen gezonde schildkliercellen gevonden zonder afwijkingen (goedaardige nodus).
- Er worden cellen gevonden die (zeer waarschijnlijk) kwaadaardig zijn (schildklierkanker).
- De uitslag is onzeker. Helaas is de uitslag van de punctie niet altijd duidelijk en komt een onzekere uitslag regelmatig voor. Als er een onzekere uitslag is of als met de punctie te weinig cellen zijn opgezogen om een goede beoordeling te kunnen doen, zal de punctie nog een keer worden verricht op een later moment. Het kan ook noodzakelijk zijn om een schildklieroperatie te verrichten om meer duidelijkheid te verkrijgen.
Behandeling uitklapper, klik om te openen
Gedifferentieerde schildklierkanker kan goed behandeld worden met een operatie, meestal gevolgd door een behandeling met radioactief jodium. In de meeste gevallen wordt de schildklier bij de operatie volledig verwijderd. Dan is levenslang behandeling nodig met schildklierhormoon. Met deze behandeling is de overlevingskans bij kinderen heel erg goed.
Er zijn speciale behandelprotocollen voor kinderen, omdat gedifferentieerde schildklierkanker zich anders gedraagt bij kinderen dan bij volwassenen. Op het moment van de diagnose is de schildklierkanker bij 40-60% van de kinderen verspreid (uitgezaaid) naar de lymfeklieren in de nek. En bij ongeveer 10-15% van die kinderen is de schildklierkanker ook uitgezaaid naar andere plekken in het lichaam (met name naar de longen of lever).
Ook als de schildklierkanker is uitgezaaid, dan is de prognose heel erg goed. Dit komt doordat gedifferentieerde schildklierkanker bij kinderen langzaam groeit en heel gevoelig is voor behandeling met radioactief jodium. Omdat de ziekte wel kan terugkomen, zijn regelmatige controles na de behandeling noodzakelijk. Chemotherapie is geen onderdeel van de behandeling van gedifferentieerde schildklierkanker.
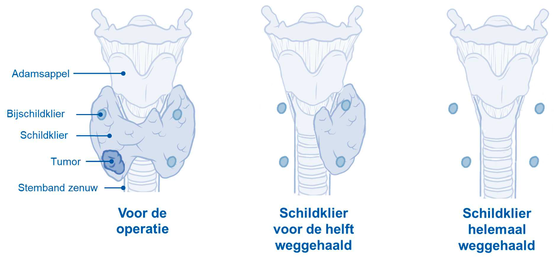
Operatie
De meest voorkomende schildklieroperaties zijn:
- Hemithyreoïdectomie: de halve schildklier wordt verwijderd.
- Totale thyreoïdectomie: de gehele schildklier wordt verwijderd.
- Halsklierdissectie: de lymfeklieren in de hals waar uitzaaiingen in zitten, worden weggehaald en ook de lymfeklieren daaromheen.
De chirurg zal op de polikliniek uitgebreid voorlichting geven over de operatie en de mogelijke complicaties. Op de dag van de operatie vindt opname op de kinderafdeling plaats.
Als alleen
de schildklier geopereerd hoeft te worden, ontstaat een dwars litteken in de hals, ongeveer
2 tot 3 centimeter boven het borstbeen. Meestal geneest dit litteken mooi en valt het weg
in een halsplooi.
Als een halsklierdissectie moet worden uitgevoerd, wordt het litteken aan één
of beide kanten verlengd. Om te voorkomen dat er zich te veel vocht of bloed ophoopt, kan het
zijn dat er een drain in de wond wordt achtergelaten.
Na de operatie ga je terug naar de kinderafdeling. Na een hemithyreoïdectomie duurt de opname meestal 1 tot 2 dagen. Na een totale thyreoïdectomie en na een halsklierdissectie duurt het gemiddeld 2 tot 4 dagen voordat ontslag naar huis toe kan plaatsvinden.
Mogelijke complicaties van de operatie
Geen enkele operatie is zonder risico’s. De complicaties en de kans daarop hangen samen met de uitgebreidheid van de operatie en het verloop van de operatie. Hoe ingewikkelder de operatie des te meer kans op beschadiging van de structuren (zoals de stembandzenuwen en de bijschildklieren) die vlakbij de schildklier liggen.
De meest voorkomende complicaties:
- Beschadiging van de stembandzenuw (nervus recurrens), waardoor een hese en minder krachtige stem ontstaat. Gelukkig komt beschadiging van de stembandzenuw weinig voor, en treedt meestal herstel binnen 3 maanden na de operatie op. Heel soms blijft de heesheid. Dan volgt een verwijzing naar de KNO-arts en logopedist. Met behulp van de logopedist kan de spraak worden verbeterd. Hard spreken of roepen kan blijvend niet meer mogelijk zijn.
- Schade aan de bijschildklieren. Naast de schildklier liggen de bijschildklieren. Tijdens
de operatie kunnen de bijschildklieren beschadigd raken. De hoeveelheid calcium in
het bloed wordt geregeld door de bijschildklieren. Bij een hypoparathyreoïdie (laag
gehalte van het bijschildklierhormoon) kan er een tekort ontstaan aan calcium in het
bloed. Dit kan leiden tot tintelingen (in handen, voeten en rondom de mond) en
spierkrampen.
Om lage calcium concentraties te voorkomen, krijgt elk kind die een schildklieroperatie moet ondergaan kort van tevoren extra vitamine D. Na elke schildklieroperatie wordt de calcium concentratie nauwkeurig in de gaten gehouden door bloedcontrole elke paar uur direct na de operatie. Als het calciumgehalte na de operatie laag is, is er een goede kans dat de functie van de bijschildklieren vanzelf binnen enkele dagen tot maanden na de operatie herstelt. Als dit niet gebeurt, is het noodzakelijk om levenslang actief vitamine D (en vaak ook calciumtabletten) te gebruiken. - Na elke operatie is er een kleine kans op een nabloeding. Bij schildklieroperaties is een nabloeding heel zeldzaam, maar als het gebeurt moet vaak snel opnieuw geopereerd worden om de bloeding te kunnen stoppen.
- Rond het litteken kan een doof gevoel van de huid ontstaan. Dit komt vooral voor na halsklierdissecties. Na verloop van tijd komt het gevoel meestal gedeeltelijk terug.
- In de hals verlopen meerdere belangrijke zenuwen zoals bijvoorbeeld de zenuw die zorgt voor de beweging van de schouder (nervus acessorius). Bij een halsklierdissectie kunnen deze zenuwen zeer nauw betrokken zijn bij het tumorweefsel en door de operatie beschadigd of gekneusd worden. Na de operatie kun je last hebben van tintelingen in de arm, een lichte zeurende pijn in de schouder en minder kracht van de schouderspieren. Deze klachten verbeteren vaak na verloop van tijd.
- Na totale schildklierverwijdering wordt er geen schildklierhormoon meer aangemaakt en ontstaat er dus een tekort aan schildklierhormoon. Daarom is het noodzakelijk om levenslang dagelijks schildklierhormoon in tabletvorm te gebruiken. Hierbij is het nodig om geregeld met bloedonderzoek te controleren of de instelling goed is. Na een hemithyreoïdectomie (halve schildklierverwijdering) is de kans op een tekort aan schildklierhormoon ongeveer 30%.
Radioactief jodium
Na de operatie van de schildklier (totale thyreoïdectomie) volgt in de meeste gevallen een aanvullende behandeling met radioactief jodium (I-131). Dit is nodig omdat er na het verwijderen van de schildklier nog een kleine hoeveelheid (microscopisch) schildklierweefsel of kanker achter kan blijven in de hals. De behandeling met radioactief jodium zorgt ervoor dat ook dit weefsel wordt verwijderd. Schildkliercellen (goedaardig en kwaadaardig) nemen jodium op. In de eventueel achtergebleven schildkliercellen (goedaardig en kwaadaardig) zal het radioactief jodium worden opgenomen, en zo worden deze cellen van binnenuit bestraald en vernietigd. Deze vorm van bestraling beschadigt ander weefsel vrijwel niet, omdat het jodium alleen door schildkliercellen wordt opgenomen.
Het radioactief jodium wordt ingenomen door een capsule met jodium te slikken. De dosis die wordt toegediend verschilt en hangt af van de leeftijd, het gewicht en de uitgebreidheid van de ziekte bij diagnose. Tijdelijke opname (5 tot 7 dagen) in het ziekenhuis is nodig, omdat de eerste dag(en) de hoeveelheid straling die wordt uitgezonden schadelijk kan zijn voor de omgeving. Op het moment dat de straling minder is, mag je het ziekenhuis verlaten. In de eerste weken na de behandeling is het belangrijk om maatregelen te nemen (leefregels), om ervoor te zorgen dat huisgenoten zo min mogelijk worden blootgesteld worden aan de nog aanwezige radioactieve straling.
Uitgebreide informatie over de voorbereiding, de opname en behandeling en de leefregels volgen via de nucleair geneeskundige en zijn na te lezen in de folder 'behandeling met radioactief jodium'.
Scan
Ongeveer één week na de behandeling met radioactief jodium wordt een scan van het lichaam en de hals gemaakt op de afdeling nucleaire geneeskunde. Met deze scan zien we waar het radioactieve jodium in het lichaam is opgenomen. Tijdens de scan lig je op een tafel, die langzaam door een apparaat schuift. De camera maakt opnames van het hele lichaam. Vaak draait de camera ook om je heen. Dit onderzoek duurt 30 tot 90 minuten. Ongeveer één week na de scan volgt een afspraak bij de kinderendocrinoloog voor de uitslag. Dan zal eventuele verdere behandeling en de follow-up worden besproken.
Behandeling met schildklierhormoon
Als bij de operatie de schildklier in zijn geheel is verwijderd (totale thyroidectomie) maak je zelf geen schildklierhormoon meer aan. Daarom krijg je vanaf dat moment schildklierhormoon in tabletvorm. Hiermee wordt gestart de dag na de operatie of de dag na toediening van het radioactieve jodium. En dit moet je levenslang gebruiken. De hoeveelheid schildklierhormoon die je nodig hebt, is afhankelijk van onder andere je gewicht en wordt gecontroleerd in het bloed.
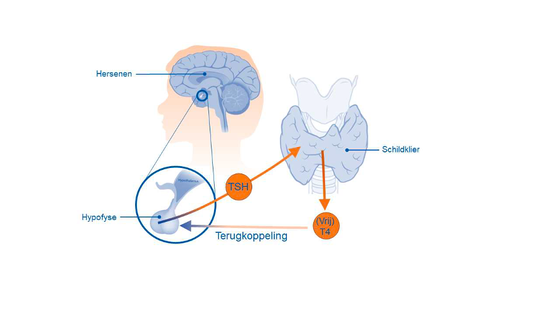
In het eerste jaar na de operatie krijg je een relatief hoge dosis van het schildklierhormoon. Dit is nodig om de waarden van het TSH (=Thyroid Stimulerend Hormoon) te onderdrukken. Dit noem je TSH-suppressie. Het TSH wordt gemaakt door de hypofyse, een kleine klier in de hersenen die de schildklier stimuleert om schildklierhormoon (T4) af te geven. Door dit stimulerende effect is TSH een mogelijke groeifactor van eventuele rest schildklier(kanker)cellen. Na een jaar hoeft het TSH meestal niet meer onderdrukt te worden, en zal het schildklierhormoon hierop worden aangepast.
Follow-up
Na de operatie (en behandeling met radioactief jodium) blijf je tenminste 10 jaar onder controle bij de kinderendocrinoloog, of na de leeftijd van 18 jaar bij de internist-endocrinoloog. Deze controles zullen elke 3 maanden plaatsvinden tijdens het eerste jaar. Daarna, als de ziekte wegblijft, kan dit worden uitgebreid naar (half)jaarlijkse controles.
Poliklinische vervolgcontroles na hemithyreoidectomie
De controles bestaan uit 2 onderdelen:
- Controle schildklierfunctie
Meestal blijft de schildklierfunctie goed na verwijderen van de halve schildklier. Dit wordt na de operatie gecontroleerd. Bij ongeveer 30% van de kinderen komt het voor dat na het verwijderen van de halve schildklier onvoldoende T4 wordt aangemaakt. Dit noemen we hypothyreoïdie. Dit kunnen we goed behandelen door het geven van schildklierhormoon vervangende medicatie in tabletvorm. Het is belangrijk om hypothyreoïdie te behandelen, omdat het onbehandeld klachten kan veroorzaken (bijvoorbeeld vermoeidheid, kouwelijkheid, obstipatie, gewichtstoename, sombere gevoelens) en omdat de aanwezigheid van voldoende schildklierhormoon belangrijk is voor adequate groei en ontwikkeling. - Echografie van de hals
We controleren tenminste jaarlijks of de schildklierkanker niet terugkomt. Dit doen we door het maken van een echo van de hals. De radioloog onderzoekt met de echo de plek waar de halve schildklier is verwijderd, de nog aanwezige helft van de schildklier en alle lymfeklieren in de hals. Als er een verdachte afwijking wordt gezien, dan zal een punctie uitgevoerd worden. Als de ziekte na vijf jaar niet is teruggekeerd, dan is de kans dat de schildklierkanker in de toekomst nog terugkomt heel erg klein. Verder vervolgonderzoek is dan vaak niet meer nodig. Als je een hemithyroidectomie hebt gehad, omdat er twijfel was over of de schildklierknobbel kwaadaardig was en dit bleek niet het geval te zijn, dan hoeven er geen echografische controles meer plaats te vinden na de operatie.
Poliklinische vervolgcontroles na totale thyreoidectomie (en behandeling met radioactief jodium)
De controles bestaan uit 3 onderdelen:
- Controle schildklierfunctie
In het bloed zullen de waarden van het TSH en ook het T4 (=schildklierhormoon) worden gemeten. Aan de hand van deze waarden kunnen we zorgen voor een optimale dosering van het vervangend schildklierhormoon. Deze controles zullen elke 3 maanden plaatsvinden tijdens het eerste jaar. Daarna kan dit worden uitgebreid naar (half)jaarlijkse controles. - Controle tumormarker (thyreoglubuline)
Het eiwit thyreoglobuline dat door schildklier(kanker)cellen wordt gemaakt, wordt gebruikt als merkstof voor aanwezigheid van schildklierkankercellen (=tumormarker) na de operatie waarbij de schildklier is verwijderd. Thyreoglobuline is in het bloed te meten. Afhankelijk van de waarden kan uw arts meer zeggen over de aanwezigheid van schildklierkankercellen. In het algemeen geldt dat hoe lager de waarde is, hoe minder schildkliercellen er aanwezig zijn. In de eerste 3 jaar van de follow-up wordt het thyreoglobuline elke 6 maanden gecontroleerd. Hierna zal het jaarlijks worden gecontroleerd. - Echografie van de hals
Naast controle van het thyreoglobuline maken we ook soms een echo van de hals, om te controleren of de schildklierkanker wegblijft. De radioloog onderzoekt met de echo de plek waar de schildklier is verwijderd en alle lymfeklieren in de hals. Als het thyreoglobuline niet meer meetbaar is, dan is de kans dat de schildklierkanker terug is heel erg klein. Jaarlijkse echografische controle is dan vaak niet meer nodig.
Afwijkingen bij echografie en/of meetbaar thyreoglobuline
Wanneer er bij de controles afwijkingen op de echo worden gezien en/of het thyreoglobuline stijgt of aantoonbaar blijft, zijn er verschillende mogelijkheden. Wat dan de beste vervolg behandeling is, wordt besproken in een overleg met diverse deskundigen. Mogelijk wordt er afgewacht met strikte controles, is er een nieuwe operatie nodig en/of een nieuwe behandeling met radioactief jodium. De behandelend arts zal het uiteindelijk advies met jou en je ouders bespreken.
Prognose
In het algemeen geldt dat de prognose voor kinderen met gedifferentieerde schildklierkanker heel erg goed is (20-30 jaaroverleving is >95 %). Ook als de ziekte is uitgezaaid naar de lymfeklieren in de hals of naar andere plekken in het lichaam, kan het nog steeds goed worden behandeld met radioactief jodium. Bij sommige kinderen is herhaalde operatie of meerdere behandelingen met radioactief jodium noodzakelijk om de ziekte volledig weg te krijgen. Bij de kinderen die volledig zijn genezen, is er een risico van 20-30% op het terugkeren van de ziekte (recidief). Soms zelfs jaren na de initiële behandeling. Ook zo'n recidief kan goed worden behandeld. Vanwege het risico hierop is langdurige follow-up bij de kinderendocrinoloog en na de leeftijd van 18 jaar bij de internist-endocrinoloog noodzakelijk.
Wetenschappelijk onderzoek
Kinderen met gedifferentieerde schildklierkanker worden volgens een protocol behandeld. Dit protocol bestaat uit richtlijnen voor onderzoeken en behandeling, en is gemaakt door nationale en internationale experts. Om de behandeling van kinderen met gedifferentieerde schildklierkanker nog verder te verbeteren, verrichten we in het WKZ en Prinses Máxima Centrum wetenschappelijk onderzoek. Jij en uw/jouw kind kunnen hierbij een belangrijke rol spelen. Het behandelteam kan jullie tijdens de behandeling vragen om aan wetenschappelijk onderzoek deel te nemen.
Hulp en ondersteuning
De diagnose schildklierkanker en de behandeling hiervan heeft invloed op het dagelijkse (gezins)leven. Het is logisch dat het evenwicht verstoord raakt. En dat kan een tijd aanhouden, ook als de ziekte succesvol behandeld is. De meeste kinderen en hun ouders en broertjes/zusjes blijken goed in staat om met hulp van naasten en het medische team de impact van de ziekte te verwerken.
Soms is aanvullende zorg/hulp wenselijk. Wij zullen hier regelmatig naar informeren maar het is ook belangrijk om eventuele problemen zelf bespreekbaar te maken, zodat wij op tijd kunnen helpen of verwijzen naar een andere hulpverlener. Ook zullen we proberen om de zorg zoveel mogelijk in de buurt van huis te organiseren, bijvoorbeeld door sommige controles of bloedafnames bij een kinderarts in de buurt te regelen (shared care).
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek endocrinologie, hebt u een verwijzing nodig van uw huisarts of specialist.
Polikliniek Endocrinologie
De afdeling is bereikbaar van maandag tot en met vrijdag van 08.00 tot 17.00 uur.
